
Većina ljudi ne vidi potencijalnu opasnost u pojavi malih epitelnih tumora na tijelu, ali papilomi nisu samo kozmetički nedostatak. U nekim slučajevima mogu dovesti do nepovratnih posljedica. Izrasline nastaju kao posljedica infekcije HPV-om - vrlo zaraznim virusom koji ima više od 100 genotipova, a neki od njegovih tipova mogu potaknuti razvoj onkoloških procesa. Lako se zaraziti papiloma virusom, pa da biste izbjegli infekciju, trebali biste znati kako se ljudski papiloma virus prenosi i koji čimbenici doprinose širenju viriona.
Svi putevi infekcije HPV-om
Postoji tendencija da se u obiteljima u kojima postoji jedan nositelj virusa u 50-70% slučajeva zaraze ljudi oko njega. Glavna opasnost je da se infekcija, ulaskom u tijelo, ne manifestira odmah, pa osoba možda dugo ne zna za infekciju i nastavi biti u bliskom kontaktu s rodbinom.

Važno!
Odsutnost vanjskih manifestacija HPV-a ne jamči da je zaražena osoba apsolutno sigurna za svoj bliski krug.
Infekcija kontaktom u kućanstvu
Nositelj virusa može prenijeti patogeni virion (virusnu česticu) zdravoj osobi putem:
- Obični taktilni kontakt, na primjer, zagrljaji, rukovanje. Vjerojatnost zaraze HPV-om povećava se ako postoje lezije na koži (čak su i male rane, ogrebotine ili ogrebotine dovoljne da infekcija prodre u zdravo tijelo);
- Korištenje osobnih stvari bolesne osobe. Virusne čestice mogu dugo živjeti na posteljini, ručnicima, donjem rublju, krpama i drugim proizvodima za svakodnevnu upotrebu;
- Dok se ljubi. DNK HPV-a ne nalazi se samo na epitelu, prisutan je u svim biološkim tekućinama zaražene osobe, pa se stoga može prenijeti putem sline tijekom poljupca.
Osim toga, HPV-om se možete zaraziti posjećujući javna mjesta poput saune, bazena, fitness centra, gdje su velike skupine ljudi, od kojih mnogi zanemaruju osnovna pravila zaštite. Stoga morate koristiti isključivo proizvode za osobnu higijenu i kućanstvo.
Seksualni prijenos virusa
Najčešći put prijenosa infekcije humanim papiloma virusom je spolni kontakt. Ako je jedan partner, bilo muškarac ili žena, nositelj virusa, tada je dovoljan jedan spolni odnos da se zarazi HPV-om (infekcija se javlja u 95% slučajeva).
Virus se prenosi bilo kojom vrstom spolnog odnosa, bilo oralnim, vaginalnim ili analnim seksom, a prisutnost kondiloma u anogenitalnom području partnera povećava rizik od infekcije i do 100%.
Zanimljivo je da ni kondom ne može u potpunosti zaštititi od moguće infekcije:
- Prvo, papilomatozni osipi mogu se lokalizirati ne samo na genitalijama, već iu preponama i anusu. Stoga, nakon kontakta s nezaštićenim dijelovima tijela, virus se lako može prenijeti s jednog partnera na drugog;
- Drugo, lateks od kojeg je napravljen kondom ima prilično velike pore. Virusne čestice nesmetano prodiru kroz njih.
Infekcija onkogeno opasnim vrstama papiloma virusa javlja se uglavnom tijekom spolnog kontakta. Ako se kancerogeni tip HPV-a prenese na žene, one razvijaju neoplaziju koja se može razviti u rak vrata maternice.
Unatoč činjenici da su onkološke patologije genitalnih organa rjeđe kod muškaraca, prisutnost genitalnih papiloma povećava rizik od malignosti. Ako se infekcija kancerogenim virusom dogodi tijekom oralnog seksa, povećava se vjerojatnost razvoja raka tonzila.
Vertikalna infekcija (s majke na dijete)
Djeca se mogu zaraziti papiloma virusom u maternici ili neposredno u trenutku rođenja (tijekom prolaska kroz prirodni porođajni kanal). Štoviše, ako majčin HPV napreduje (u aktivnoj je fazi), tada se povećava rizik od infekcije djeteta.

Intrauterina infekcija izuzetno je rijetka, jer posteljica može zaštititi embrij od mnogih patogenih čimbenika, uključujući virusne infekcije. Nešto su češći slučajevi prijenosa HPV-a na bebu tijekom prolaska kroz porođajni kanal zaražene majke.
U trenutku rođenja djetetu su zahvaćene sluznice grkljana i dušnika, što kasnije dovodi do rekurentne respiratorne papilomatoze (RRP). Ovo je opasna patologija koja predstavlja prijetnju životu djeteta. Tijekom 1-2 godine, djeca s RRP-om razvijaju benigne neoplazme dušnika i grkljana, koje blokiraju dišne putove i uzrokuju gušenje.
U takvoj situaciji pomoći će samo kirurško uklanjanje papilomatoznih izraslina, međutim, čak i nakon uništenja, tumori se obično ponovno pojavljuju. Roditelji čija djeca boluju od RRP-a moraju pažljivo pratiti stanje svog imunološkog sustava, jer smanjeni imunitet povećava rizik od recidiva.
Neke žene koje se pripremaju za majke brinu se da bi dijete moglo naslijediti virus papiloma, ali to nije tako. Putevi infekcije su gore opisani, nasljedni faktor je potpuno isključen - HPV je virus koji se ne prenosi genetski.
Autoinokulacijski način infekcije
Samoinfekcija (autoinokulacija) je prilično česta vrsta infekcije. Zaražena osoba treba razumjeti da svaka trauma tumora može potaknuti stvaranje dodatnih izraslina.
Papilomi lokalizirani na licu, vratu, pazuhu ili preponama često se režu britvicom, grebu ili trgaju tijekom higijenskih postupaka. Kada je integritet izrasline poremećen, krv istječe iz nje i teče u zdrava susjedna područja tijela. Budući da su virusne čestice prisutne u svim biološkim tekućinama pacijenta, krv koja ulazi u čisti epitel uzrokuje širenje infekcije i stvaranje višestrukih papilomatoznih osipa.
Osim toga, prilikom grebanja izraslina noktima, čestice patogenog epitela ostaju ispod ploča, što također često doprinosi samoinfekciji. Na primjer, nakon što je osoba ogrebala papiloma noktima i iznenada odluči počešati uho ili nos, onda ako postoji i najmanje oštećenje epitela, virus će se sigurno "naseliti" u njemu, a zatim se manifestirati kao karakteristične izrasline.
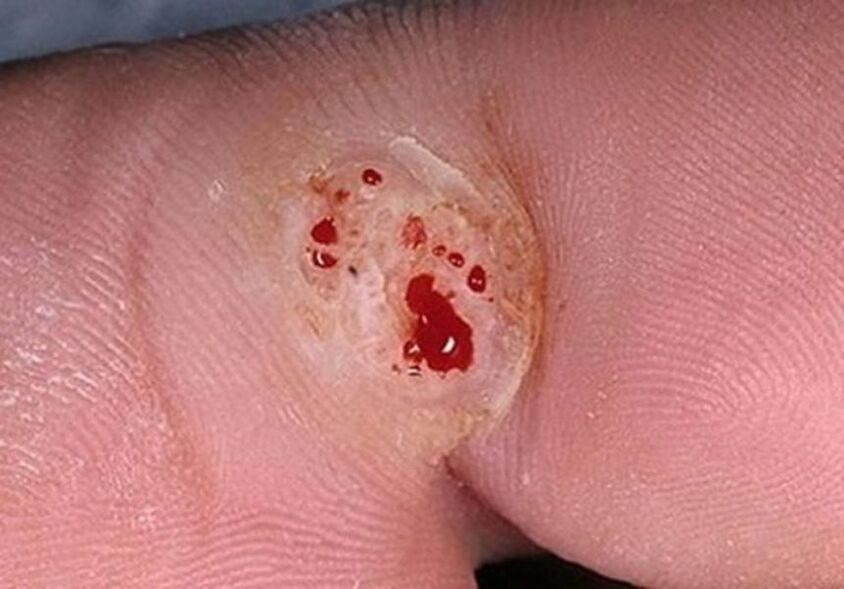
Nakon unošenja u tijelo, aktivacija HPV-a se ne opaža odmah, virus zahtijeva određene uvjete za potpuno funkcioniranje.
Kada i što izaziva aktivaciju HPV-a
Koliko brzo i aktivno se papilomavirus počinje ponašati nakon infekcije, određuje imunološki status zaražene osobe. HPV je dio skupine imunološki ovisnih virusa, pa upravo tijekom pada imunološke obrane dolazi do njegove aktivacije.
Tijelo zdrave osobe, čak i nakon infekcije, može proizvesti dovoljnu količinu antitijela da se u potpunosti odupre virusnim napadima. Kod takvih ljudi bolest se odvija latentno (u stanju mirovanja), tako da na tijelu nema epitelnih tumora.
Kada je imunološki sustav oslabljen, proizvodi značajno manju količinu antitijela koja ne mogu samostalno suzbiti virus, a tada se HPV aktivira uz nastanak papilomatoznog osipa. Sljedeći nepovoljni čimbenici mogu izazvati prijelaz papiloma virusa u aktivnu fazu:
- sve nedavno pretrpljene patologije zarazne prirode;
- dugotrajna uporaba oralnih kontraceptiva;
- nekontrolirana uporaba citostatskih lijekova (suzbijanje imunološkog sustava);
- disfunkcija u endokrinom sustavu;
- patološko stanje gastrointestinalnog trakta, osobito crijevna disbioza;
- psiho-emocionalni poremećaji povezani s čestim stresom, nervozom, umorom;
- infestacije helmintima;
- česte upalne bolesti kože;
- prisutnost loših navika (pušenje, pijenje alkohola, droga).
Važno!
Svaki čimbenik koji smanjuje učinkovitost ljudskog imunološkog sustava može uzrokovati aktivaciju HPV-a.
Formiranje prvih izraslina razlog je za savjetovanje s liječnikom. Nema potrebe za samoliječenjem, jer u nekim slučajevima neadekvatna terapija papiloma dovodi do razvoja kancerogenih tumora.
Liječenje papiloma virusa
Budući da lijekovi koji mogu izliječiti papilomavirus još nisu izumljeni, nemoguće ga je potpuno ukloniti iz tijela osobe nakon 30 godina. Slučajevi eliminacije HPV-a bilježe se samo kod mladih do 25 godina.
Liječenje papilomatoze provodi se u tri smjera:
- suzbijanje virusne aktivnosti (vraćanje u latentno stanje) uzimanjem antivirusnih lijekova;
- povećanje imunološkog statusa pacijenta korištenjem interferonskih lijekova;
- uništavanje patoloških neoplazmi pomoću minimalno invazivnih hardverskih tehnika;
- citostatici se propisuju kada postoji velika vjerojatnost malignosti papiloma (oni remete proces diobe atipičnih stanica).
Antivirusni lijekovi koje propisuje liječnik mogu biti za oralnu, topikalnu, injekcijsku ili rektalnu primjenu:

- Tablete (oralna uporaba);
- Gelovi, masti (vanjska uporaba);
- Injekcije (injekcije);
- Čepići (rektalni čepići).
Imunomodulatori se također mogu propisati u različitim oblicima, najčešće su to tablete i gelovi za vanjsko liječenje tumora.
Citostatici se propisuju ako se nakon dijagnoze utvrdi da su papilomatozni osipi izazvani visoko onkogenim tipom HPV-a.
Destruktivne tehnike koje se najčešće koriste za uklanjanje patoloških tumora su:
- Elektrokoagulacija– kauterizacija izraslina električnom strujom. Postupak je bolan i ostavlja vidljive ožiljke;
- Krioterapija– papiloma se smrzava pod utjecajem tekućeg dušika, ne ostavljajući tragove, ali se postupak preporučuje za uklanjanje malih površinskih tumora;
- Lasersko uništavanje– pogodan za uklanjanje površinskih i dubokih papiloma, dobar kozmetički učinak omogućuje korištenje na otvorenim dijelovima tijela;
- Radiovalna tehnika– radi se beskontaktno uklanjanje izraslina, uz kratak period oporavka, bez tragova i ožiljaka nakon intervencije.
Nakon završetka tijeka liječenja ne zaboravite na preventivne liječničke preglede. Potrebno je povremeno (po mogućnosti svake godine) testirati se na HPV, a također pažljivo pratiti stanje imunološkog sustava.




















